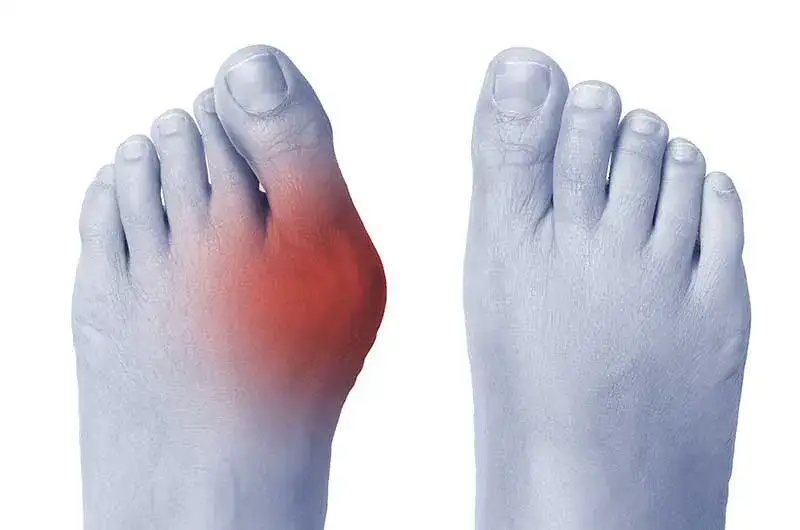
Haluks, czyli paluch koślawy, to jedna z najczęstszych deformacji stopy, która potrafi znacząco obniżyć komfort życia. Zrozumienie, jak wygląda haluks i jakie objawy mu towarzyszą, jest kluczowe, by w porę zareagować i zapobiec pogłębianiu się problemu. Jako Filip Kwiatkowski, chciałbym podzielić się moją wiedzą na ten temat, aby pomóc Ci rozpoznać pierwsze sygnały i podjąć odpowiednie kroki w trosce o zdrowie Twoich stóp.
Haluks to widoczne zgrubienie u podstawy palucha i jego koślawe wygięcie sygnał do działania.
- Haluks (paluch koślawy) to deformacja stopy, charakteryzująca się bocznym odchyleniem dużego palca i przyśrodkowym pierwszej kości śródstopia.
- Kluczowe cechy wizualne to "wybicie" kości po wewnętrznej stronie stopy, koślawe ustawienie palucha oraz często zaczerwienienie i obrzęk.
- Deformacji towarzyszą ból, pieczenie, drętwienie, a także poszerzenie przodostopia, co utrudnia dobór obuwia.
- Przyczyny obejmują genetykę, nieodpowiednie obuwie (wysokie obcasy, wąskie noski) oraz płaskostopie poprzeczne.
- Wczesne rozpoznanie wyglądu haluksa i towarzyszących mu objawów jest kluczowe do podjęcia skutecznego leczenia i zapobiegania progresji.
Pierwsze sygnały, które wysyła Twoja stopa
Często zanim haluks stanie się wyraźnie widoczny, stopa wysyła nam subtelne sygnały. Możesz zauważyć delikatne odchylenie dużego palca w stronę pozostałych, które na początku jest niemal niezauważalne. Czasem pojawia się też lekki dyskomfort lub uczucie ucisku w okolicy stawu śródstopno-paliczkowego, szczególnie po dłuższym staniu czy chodzeniu w mniej wygodnym obuwiu. To właśnie te wczesne, często bagatelizowane objawy powinny zwrócić naszą uwagę i skłonić do bliższego przyjrzenia się stopom.
Charakterystyczne "wybicie" kości: czym jest i dlaczego powstaje?
Kiedy deformacja postępuje, najbardziej charakterystycznym objawem staje się widoczne "wybicie" kości po wewnętrznej stronie stopy, tuż u podstawy dużego palca. To nic innego jak przemieszczona głowa pierwszej kości śródstopia, która w wyniku nieprawidłowego ustawienia zaczyna wystawać na zewnątrz. Staje się ona nie tylko widoczna, ale często także bolesna, ponieważ jest narażona na ciągły ucisk i tarcie ze strony obuwia, co prowadzi do podrażnień i stanu zapalnego.
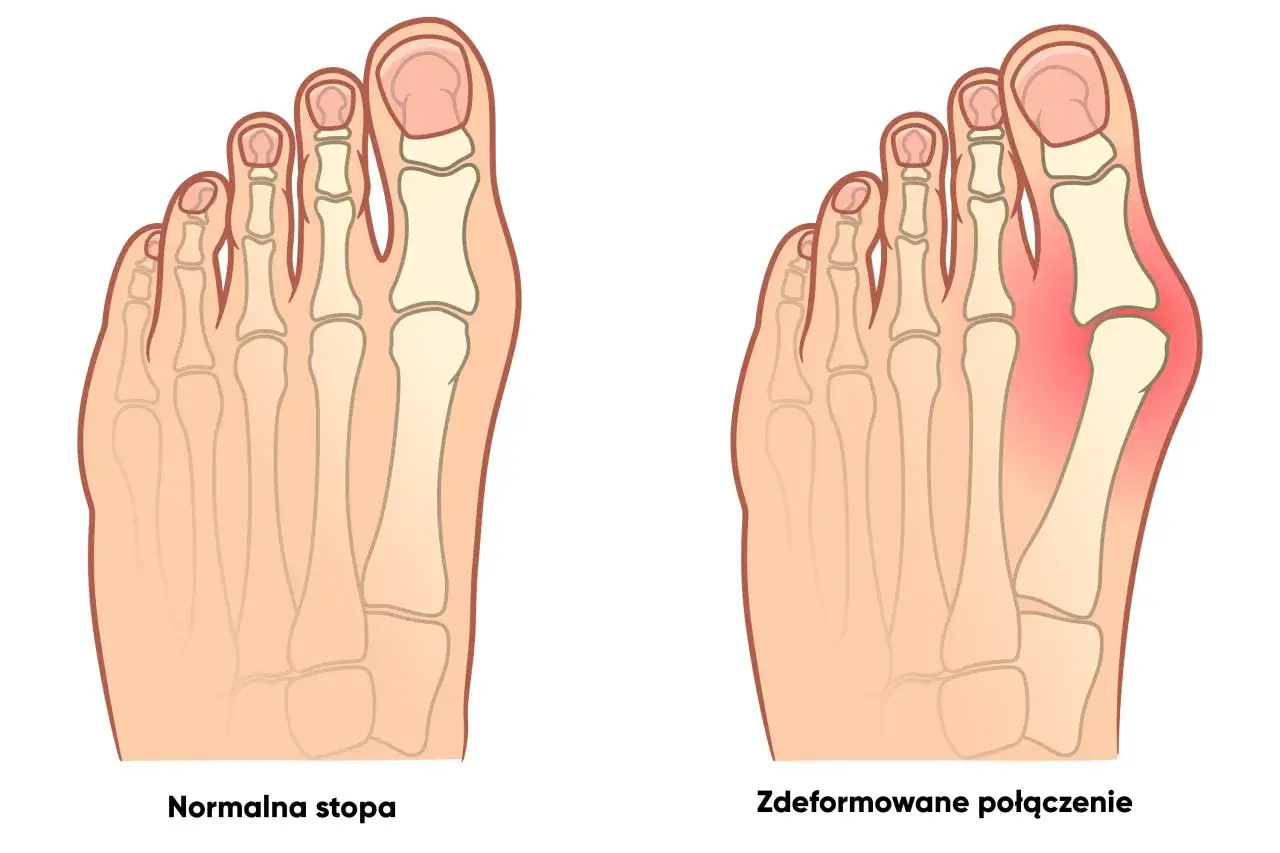
Paluch koślawy a zdrowa stopa: wizualne porównanie
Aby lepiej zrozumieć, czym jest haluks, warto zestawić stopę dotkniętą tą deformacją ze stopą zdrową. W zdrowej stopie duży palec jest prosty, ułożony równolegle do osi stopy, a przodostopie ma naturalny, lekko zaokrąglony kształt. W przypadku haluksa obraz zmienia się diametralnie. Paluch jest wyraźnie odchylony w bok, często nachodzi na drugi palec, a u jego podstawy widoczne jest wspomniane już zgrubienie. Całe przodostopie staje się szersze, co jest jedną z przyczyn problemów z doborem obuwia.
- Ustawienie palucha: Prosty i równoległy w zdrowej stopie kontra koślawy, odchylony w haluksie.
- Szerokość przodostopia: Naturalna, proporcjonalna w zdrowej stopie kontra poszerzona w stopie z haluksem.
- Obecność zgrubienia: Brak w zdrowej stopie kontra wyraźne 'wybicie' kości u podstawy palucha w przypadku haluksa.
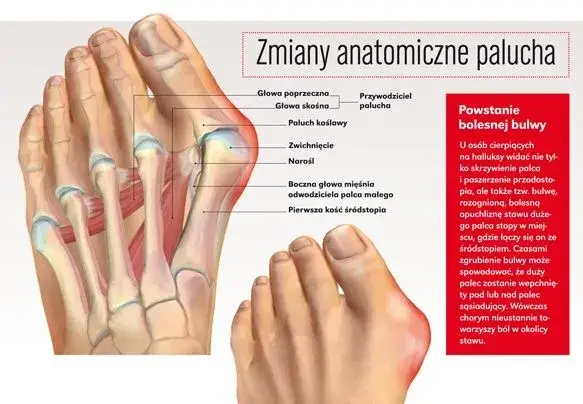
Głębsze spojrzenie na deformację: co dzieje się wewnątrz stopy
Anatomia problemu: jak zmienia się ustawienie kości śródstopia?
Haluks to nie tylko widoczna zmiana, ale przede wszystkim złożona deformacja anatomiczna, która zachodzi wewnątrz stopy. Jak wspomniałem, charakteryzuje się ona bocznym odchyleniem palucha w stronę pozostałych palców oraz przyśrodkowym odchyleniem pierwszej kości śródstopia. To właśnie to nieprawidłowe ustawienie kości śródstopia powoduje, że jej głowa 'wypycha się' na zewnątrz, tworząc charakterystyczne zgrubienie. Z czasem ta zmiana wpływa na całą biomechanikę stopy, prowadząc do dalszych problemów.
Zaczerwienienie i ból u podstawy palucha: skąd się bierze stan zapalny?
Często oprócz samego zgrubienia, pacjenci obserwują zaczerwienienie i obrzęk w okolicy wystającej kości. Skąd się to bierze? Wystająca głowa kości śródstopia jest nieustannie narażona na ucisk i tarcie ze strony obuwia. Ten ciągły mechaniczny stres prowadzi do podrażnienia i stanu zapalnego tzw. kaletki maziowej, która znajduje się w tej okolicy. W rezultacie skóra staje się cieplejsza, czerwona, a cały obszar bolesny i wrażliwy na dotyk. To sygnał, że problem nie jest tylko estetyczny, ale wiąże się z realnym procesem zapalnym.
Czy każdy haluks wygląda tak samo? Stopnie zaawansowania deformacji
Warto pamiętać, że haluksy nie zawsze wyglądają identycznie. Deformacja ta może występować w różnym stopniu zaawansowania od łagodnych odchyleń, które są ledwo zauważalne i powodują niewielki dyskomfort, po znaczne deformacje, gdzie paluch jest mocno przekrzywiony, a nawet nachodzi na sąsiednie palce lub wsuwa się pod nie. W zaawansowanych stadiach mogą pojawić się również inne deformacje, takie jak palce młotkowate czy szponiaste, co jeszcze bardziej komplikuje sytuację i zwiększa ból. Dlatego tak ważne jest wczesne rozpoznanie i interwencja.
Objawy, których nie widać: co czuje osoba z haluksami
Ból, pieczenie, drętwienie: dlaczego haluks to nie tylko problem kosmetyczny?
Kiedy rozmawiamy o haluksach, często skupiamy się na ich wyglądzie, ale równie istotne, a może nawet ważniejsze, są objawy, których nie widać czyli to, co czuje osoba dotknięta tą dolegliwością. Ból jest najczęstszym i najbardziej uciążliwym symptomem. Początkowo może pojawiać się jedynie po długim chodzeniu lub noszeniu ciasnych butów, ale z czasem staje się przewlekły, występując nawet w spoczynku. Do tego dochodzi często pieczenie i drętwienie, które są wynikiem ucisku na nerwy w okolicy deformacji. Te dolegliwości jasno pokazują, że haluks to znacznie więcej niż tylko problem kosmetyczny; to poważne schorzenie, które wpływa na jakość życia.
Jak deformacja palucha wpływa na sposób, w jaki chodzisz?
Deformacja palucha koślawego znacząco zmienia biomechanikę całej stopy. Zamiast równomiernie rozkładać ciężar ciała podczas chodu, stopa z haluksem zaczyna funkcjonować nieprawidłowo. To prowadzi do zmiany wzorca chodu, co z kolei może mieć kaskadowy wpływ na inne części układu ruchu. Nieprawidłowe obciążenie stopy może przenosić się na stawy kolanowe, biodrowe, a nawet kręgosłup, prowadząc do bólu i przeciążeń w tych obszarach. To kolejny dowód na to, że haluks wymaga kompleksowego podejścia i leczenia.
Problem z doborem butów: konsekwencje poszerzenia przodostopia
Jednym z najbardziej frustrujących problemów, z jakimi borykają się osoby z haluksami, jest trudność w doborze odpowiedniego obuwia. Deformacja sprawia, że przednia część stopy staje się szersza, a wystające zgrubienie u podstawy palucha dodatkowo utrudnia znalezienie komfortowych butów. Noszenie zbyt ciasnego obuwia nie tylko potęguje ból i stan zapalny, ale także przyspiesza progresję deformacji. To błędne koło, które wymaga przerwania poprzez świadomy wybór luźniejszego, wygodniejszego obuwia, które nie będzie uciskać stopy.
Dlaczego właśnie ja? Odkrywamy przyczyny powstawania haluksów
Genetyka kontra styl życia: co ma większy wpływ na Twoje stopy?
Zastanawiasz się, dlaczego haluksy pojawiły się właśnie u Ciebie? Przyczyny powstawania tej deformacji są złożone i często wynikają z kombinacji kilku czynników. Z jednej strony mamy genetykę dziedziczna skłonność do wiotkości tkanki łącznej, która odpowiada za stabilność stawów, może predysponować do rozwoju haluksów. Jeśli Twoi rodzice lub dziadkowie mieli haluksy, istnieje większe prawdopodobieństwo, że i Ty się z nimi zmierzysz. Z drugiej strony, ogromny wpływ ma styl życia, a zwłaszcza wybory dotyczące obuwia i aktywności fizycznej. To pokazuje, że nie jesteśmy całkowicie bezbronni wobec genów; mamy wpływ na to, jak nasze stopy będą się czuły.
Rola obuwia: czy wysokie obcasy i wąskie noski to główni winowajcy?
Nie da się ukryć, że nieodpowiednie obuwie odgrywa kluczową rolę w rozwoju haluksów, a w szczególności u kobiet. Wysokie obcasy, które przenoszą ciężar ciała na przodostopie, oraz buty z wąskimi noskami, które ściskają palce, są głównymi winowajcami. Taki nacisk i nienaturalne ułożenie stopy przez lata prowadzą do stopniowego przemieszczania się kości i stawów, co w efekcie skutkuje powstaniem palucha koślawego. To nie znaczy, że musimy całkowicie rezygnować z eleganckich butów, ale warto zachować umiar i dbać o to, by na co dzień wybierać obuwie zdrowe dla stóp.
Płaskostopie poprzeczne a paluch koślawy: nierozerwalny związek
Istnieje bardzo silny i często nierozerwalny związek między płaskostopiem poprzecznym a paluchem koślawym. Płaskostopie poprzeczne to stan, w którym łuk poprzeczny stopy ulega spłaszczeniu, co prowadzi do nadmiernego obciążenia głównych kości śródstopia, zwłaszcza pierwszej. W efekcie tego przeciążenia, głowa pierwszej kości śródstopia zaczyna przesuwać się w stronę przyśrodkową, a paluch, tracąc swoje naturalne podparcie, odchyla się na zewnątrz. Leczenie haluksów często wymaga więc również korekty płaskostopia poprzecznego, aby uzyskać trwałe efekty.Twoja stopa wygląda znajomo? Kiedy zgłosić się do specjalisty
Jak odróżnić łagodną zmianę od zaawansowanego schorzenia?
Wielu moich pacjentów pyta, kiedy tak naprawdę należy zgłosić się do specjalisty. Moja odpowiedź jest zawsze taka sama: im wcześniej, tym lepiej. Jeśli zauważysz u siebie pierwsze, nawet łagodne zmiany w wyglądzie stopy, a zwłaszcza jeśli towarzyszą im objawy takie jak ból, dyskomfort czy trudności w doborze obuwia, nie zwlekaj z wizytą.
Kluczowe sygnały alarmowe, które powinny skłonić Cię do konsultacji z ortopedą lub podologiem, to:
- Nasilający się ból, który staje się przewlekły i występuje nawet w spoczynku.
- Trudności w chodzeniu lub zmiana wzorca chodu.
- Szybka progresja deformacji, czyli nagłe pogorszenie wyglądu stopy.
- Pojawienie się deformacji sąsiednich palców (np. palce młotkowate).
- Zaczerwienienie, obrzęk i stan zapalny w okolicy haluksa.
- Drętwienie lub pieczenie w obrębie palucha.
Pamiętaj, że wczesna interwencja może zapobiec dalszemu rozwojowi schorzenia i uchronić Cię przed bardziej inwazyjnymi metodami leczenia.
Do jakiego lekarza się udać, gdy podejrzewasz u siebie haluksy?
Jeśli podejrzewasz u siebie haluksy, pierwszym krokiem powinno być udanie się do ortopedy lub podologa. Ortopeda to lekarz specjalizujący się w chorobach układu ruchu, który postawi diagnozę i zaproponuje plan leczenia. Podolog natomiast zajmuje się kompleksową pielęgnacją stóp i może pomóc w łagodzeniu objawów oraz doborze odpowiednich wkładek czy ortez.Przeczytaj również: Produkty na haluksy z apteki: Co wybrać na ból i korekcję?
Co dalej? Jakie kroki podjąć po rozpoznaniu problemu?
Po rozpoznaniu problemu, specjalista przedstawi Ci dostępne opcje leczenia. W przypadku łagodnych deformacji często stosuje się metody zachowawcze, takie jak indywidualnie dobrane wkładki ortopedyczne, fizjoterapia mająca na celu wzmocnienie mięśni stopy, a także specjalne aparaty korekcyjne noszone na noc. W bardziej zaawansowanych przypadkach, gdy ból jest silny, a deformacja znacząco utrudnia funkcjonowanie, rozważa się leczenie operacyjne. Dzięki nowoczesnym technikom chirurgicznym, takim jak minimalnie inwazyjne zabiegi czy osteotomie korekcyjne, powrót do sprawności jest szybszy, a efekty kosmetyczne znacznie lepsze. Niezależnie od wybranej metody, wczesna interwencja jest kluczowa dla skuteczności leczenia i zapobiegania nawrotom.