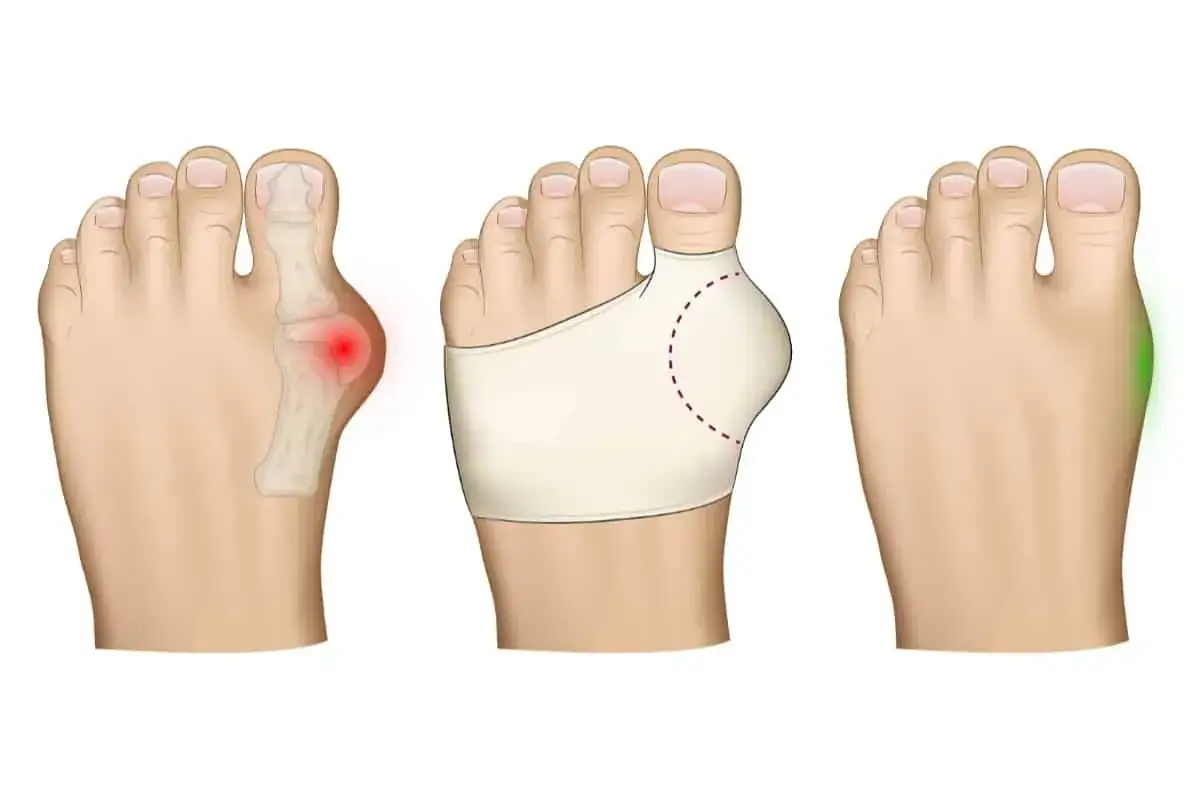
Haluksy, czyli paluch koślawy, to problem, który dotyka miliony ludzi na całym świecie, znacząco obniżając komfort życia i utrudniając codzienne funkcjonowanie. Ten kompleksowy poradnik został stworzony, aby dostarczyć Ci sprawdzonych i praktycznych metod walki z tą dolegliwością od prostych rozwiązań domowych, przez profesjonalne metody zachowawcze, aż po zaawansowane opcje chirurgiczne. Wierzę, że znajdziesz tu wszystkie niezbędne informacje, które pomogą Ci odzyskać zdrowie i swobodę ruchu.
Haluksy: skuteczne metody walki od domowych sposobów po profesjonalne leczenie
- Haluksy powstają najczęściej na skutek uwarunkowań genetycznych, noszenia nieprawidłowego obuwia, płaskostopia poprzecznego, nadwagi i stojącego trybu życia.
- Pierwsze sygnały to postępująca deformacja palucha i ból, które nieleczone mogą prowadzić do poważniejszych problemów z całą stopą i postawą.
- Leczenie zachowawcze obejmuje domowe sposoby (kąpiele, okłady), zmianę nawyków (odpowiednie obuwie), ćwiczenia wzmacniające stopy oraz pomoce ortopedyczne (separatory, wkładki, szyny).
- Profesjonalna fizjoterapia (terapia manualna, kinesiotaping, fala uderzeniowa) jest kluczowa w redukcji bólu i poprawie funkcji stopy.
- Operacja jest rozważana, gdy leczenie zachowawcze nie przynosi rezultatów, ból jest silny, a deformacja zaawansowana; dostępne są nowoczesne metody, w tym małoinwazyjne.
Haluksy: skąd się biorą i dlaczego nie wolno ich ignorować?
Z mojego doświadczenia wynika, że zrozumienie przyczyn haluksów to pierwszy krok do skutecznej walki z nimi. Paluch koślawy to nie tylko defekt estetyczny, ale przede wszystkim postępująca deformacja stawu śródstopno-paliczkowego palucha, która może prowadzić do znacznego bólu i ograniczenia ruchomości. Główne czynniki sprzyjające jego powstawaniu to uwarunkowania genetyczne często dziedziczymy wiotkość tkanki łącznej, która sprawia, że jesteśmy bardziej podatni na deformacje. Ogromną rolę odgrywa także nieprawidłowe obuwie, zwłaszcza to z wąskimi noskami i na wysokich obcasach. Płaskostopie poprzeczne, nadwaga oraz praca wymagająca długotrwałego stania również znacząco zwiększają ryzyko. Nie bez powodu problem ten dotyka nawet 15 razy częściej kobiet niż mężczyzn ma to związek zarówno z preferencjami obuwniczymi, jak i zmianami hormonalnymi, np. w okresie ciąży czy menopauzy.Czynniki ryzyka powstawania haluksów:
- Uwarunkowania genetyczne (dziedziczna wiotkość tkanki łącznej)
- Noszenie nieprawidłowego obuwia (wąskie noski, wysokie obcasy)
- Płaskostopie poprzeczne
- Nadwaga i otyłość
- Stojący tryb życia lub praca
- Reumatoidalne zapalenie stawów (RZS)
- Płeć żeńska (zmiany hormonalne, specyficzne obuwie)
Pierwsze sygnały alarmowe problemu z haluksami są często subtelne, ale z czasem stają się coraz bardziej dokuczliwe. Zazwyczaj zaczyna się od delikatnego odchylenia palucha w kierunku pozostałych palców i pojawienia się bolesnej "guzka" po wewnętrznej stronie stopy. Z czasem deformacja postępuje, a ból staje się coraz silniejszy, utrudniając noszenie ulubionego obuwia, a nawet codzienne chodzenie. Ignorowanie tych sygnałów to prosta droga do pogorszenia stanu.
Nieleczone haluksy to niestety problem, który rzadko ustępuje samoistnie. Wręcz przeciwnie, z czasem nasila się, prowadząc do szeregu nieprzyjemnych konsekwencji. Poza coraz większym bólem i trudnościami w chodzeniu, deformacja palucha może wpływać na pozostałe palce, prowadząc do ich młotkowatego wygięcia. Zmienia się biomechanika całej stopy, co obciąża inne stawy i może mieć wpływ na postawę całego ciała, prowadząc do bólu kolan, bioder czy kręgosłupa. Dlatego tak ważne jest, aby nie czekać i podjąć działania jak najszybciej.
Domowa apteczka i zmiana nawyków: Twoja pierwsza linia obrony
Zanim pomyślisz o specjalistycznych zabiegach, warto wypróbować sprawdzone domowe sposoby i wprowadzić zmiany w codziennych nawykach. Często to właśnie one stanowią pierwszą i bardzo skuteczną linię obrony przed bólem i dalszym postępem deformacji.
Sprawdzone domowe sposoby na ból i stan zapalny:
- Kąpiele stóp w wodzie z solą Epsom: Ciepła woda z dodatkiem soli Epsom (siarczanu magnezu) pomaga zredukować obrzęki i ból, a magnez działa rozluźniająco na mięśnie. Stosuj regularnie, np. 2-3 razy w tygodniu.
- Okłady z lodu: Przykładanie lodu zawiniętego w cienki ręcznik na bolące miejsce przez 15-20 minut może przynieść szybką ulgę w bólu i zmniejszyć stan zapalny. Pamiętaj, aby nie przykładać lodu bezpośrednio do skóry.
- Masaże z użyciem olejków eterycznych: Delikatny masaż stopy z użyciem olejków lawendowego, miętowego lub eukaliptusowego (rozcieńczonych w oleju bazowym, np. kokosowym) może poprawić krążenie, zmniejszyć ból i działać relaksująco.
Kluczową rolę w profilaktyce i łagodzeniu objawów haluksów odgrywa odpowiednie obuwie. To, co nosimy na stopach, ma bezpośredni wpływ na ich zdrowie i kształt. Zwróć uwagę na te rekomendacje:
Obuwie rekomendowane:
- Wygodne i szerokie noski: Palce powinny mieć swobodę ruchu i nie być ściśnięte.
- Niski lub płaski obcas: Obuwie na obcasie nie wyższym niż 2-3 cm równomiernie rozkłada ciężar ciała na stopie.
- Miękka i elastyczna podeszwa: Zapewnia amortyzację i naturalny ruch stopy.
- Naturalne, oddychające materiały: Skóra lub materiały tekstylne zapobiegają otarciom i przegrzewaniu stóp.
Obuwie, którego należy unikać:
- Wąskie noski: Ściskają palce, nasilając deformację palucha.
- Wysokie obcasy: Przenoszą ciężar ciała na przodostopie, zwiększając nacisk na haluksy i pogarszając płaskostopie poprzeczne.
- Sztywne i ciasne buty: Powodują otarcia, odciski i ból.
- Balerinki i klapki bez odpowiedniego wsparcia łuku stopy: Mogą przyczyniać się do pogłębiania płaskostopia.
Na rynku dostępne są również doraźne rozwiązania ortopedyczne, które mogą przynieść ulgę i chronić stopę:
- Separatory międzypalcowe: Małe, silikonowe lub żelowe kliny umieszczane między paluchem a drugim palcem. Ich zadaniem jest utrzymanie palucha w bardziej prawidłowej pozycji, zmniejszając tarcie i zapobiegając nachodzeniu palców na siebie.
- Kliny: Podobne do separatorów, ale często większe, stosowane do korygowania ustawienia palców lub odciążania konkretnych obszarów stopy.
- Plastry i osłony żelowe: Specjalne plastry ochronne lub żelowe osłonki na haluksy, które tworzą barierę między skórą a obuwiem. Chronią bolesne miejsce przed otarciami, uciskiem i podrażnieniami, przynosząc natychmiastową ulgę.
Warto również wspomnieć o nocnych aparatach korekcyjnych, czyli szynach. Ich celem jest stopniowe korygowanie ustawienia palucha podczas snu i spowalnianie postępu deformacji. Działają poprzez delikatne, ale stałe rozciąganie tkanek. Ważne jest, aby pamiętać, że same aparaty nocne rzadko cofają zaawansowane haluksy, ale są cennym elementem kompleksowego leczenia zachowawczego, zwłaszcza w początkowych stadiach. Ich skuteczność jest największa, gdy są stosowane konsekwentnie i połączone z innymi metodami, takimi jak ćwiczenia.
Trening czyni mistrza: 7 kluczowych ćwiczeń na wzmocnienie stóp
Regularne ćwiczenia to podstawa w walce z haluksami. Pomagają wzmocnić mięśnie stopy, poprawić jej biomechanikę i zmniejszyć ból. Pamiętaj, aby wykonywać je systematycznie, najlepiej codziennie, a efekty z pewnością Cię zaskoczą.
1. Chwytanie drobnych przedmiotów palcami: Rozsyp na podłodze drobne przedmioty, takie jak kulki, kredki czy kamyki. Spróbuj chwytać je palcami stóp i przenosić do pojemnika. To ćwiczenie doskonale poprawia zręczność palców i wzmacnia mięśnie krótkie stopy, które są kluczowe dla jej prawidłowego funkcjonowania.
2. Turlanie piłeczki pod stopą: Usiądź wygodnie i połóż małą piłeczkę (np. tenisową lub do masażu) pod stopą. Turlaj ją po całej podeszwie, skupiając się na obszarach napiętych i bolesnych. To ćwiczenie działa masująco i rozluźniająco, poprawia krążenie i elastyczność tkanek.
3. Rozciąganie z taśmą oporową: Usiądź na podłodze z wyprostowanymi nogami. Załóż taśmę oporową na paluch stopy i przytrzymaj jej końce rękami. Odwiedź paluch na zewnątrz, pokonując opór taśmy. Ćwiczenie to aktywuje mięśnie odwodziciela palucha, pomagając utrzymać go w prawidłowej pozycji.
4. Zwijanie ręcznika palcami: Połóż mały ręcznik na podłodze. Używając tylko palców stopy, próbuj zwijać go w harmonijkę, przyciągając do siebie. To doskonałe ćwiczenie wzmacniające mięśnie łuku poprzecznego stopy, który często jest osłabiony przy haluksach.
5. Ćwiczenie "krótka stopa": To jedno z moich ulubionych. Polega na skróceniu stopy bez zginania palców, tak jakbyś chciał/a przybliżyć nasadę palców do pięty. Poczujesz, jak podnosi się łuk podłużny stopy. To ćwiczenie uczy prawidłowego obciążania stopy i aktywuje mięśnie głębokie.
6. Rozciąganie ścięgna Achillesa: Stań przodem do ściany, oprzyj o nią dłonie. Jedną nogę wysuń do tyłu, piętę dociśnij do podłogi, a kolano przedniej nogi zegnij. Poczuj rozciąganie w łydce i ścięgnie Achillesa. Elastyczne ścięgno Achillesa jest kluczowe dla prawidłowej biomechaniki chodu i odciążenia przodostopia.
7. Pisanie alfabetu paluchem: Usiądź wygodnie i unieś stopę. Wyobraź sobie, że paluch to długopis i spróbuj "napisać" w powietrzu cały alfabet, wykonując ruchy w stawie skokowym i palców. To ćwiczenie poprawia mobilność stawu i koordynację.
Gdy domowe sposoby to za mało: Kiedy szukać pomocy specjalisty?
Choć domowe metody i ćwiczenia są niezwykle ważne, musimy być realistami w pewnym momencie mogą okazać się niewystarczające. Jeśli ból nasila się, deformacja postępuje, a codzienne funkcjonowanie staje się coraz trudniejsze, to jasny sygnał, że czas poszukać pomocy specjalisty. Ale do kogo właściwie się udać?
W leczeniu haluksów kluczową rolę odgrywa zespół specjalistów:
- Ortopeda: To lekarz specjalizujący się w chorobach i urazach układu ruchu. Ortopeda postawi diagnozę, oceni stopień zaawansowania haluksów, zleci niezbędne badania (np. RTG) i zaproponuje plan leczenia zarówno zachowawczego, jak i, w razie potrzeby, operacyjnego. To zazwyczaj pierwszy punkt kontaktu.
- Fizjoterapeuta: Po diagnozie ortopedy, fizjoterapeuta jest kluczowy w leczeniu zachowawczym. Opracuje indywidualny program ćwiczeń, zastosuje techniki terapii manualnej i zabiegi fizykoterapeutyczne, które pomogą zmniejszyć ból, poprawić ruchomość i wzmocnić mięśnie stopy.
- Podolog: Specjalista od pielęgnacji i leczenia chorób stóp. Podolog pomoże w radzeniu sobie z konsekwencjami haluksów, takimi jak odciski, modzele czy wrastające paznokcie, które często towarzyszą deformacji. Może również doradzić w kwestii wkładek ortopedycznych.
Współczesna fizjoterapia oferuje szeroki wachlarz metod, które skutecznie wspomagają walkę z haluksami. To nie tylko ćwiczenia, ale także zaawansowane zabiegi, które znacząco przyspieszają powrót do sprawności i redukują dolegliwości:
- Terapia manualna: Fizjoterapeuta za pomocą specjalnych technik mobilizuje stawy stopy, rozluźnia napięte mięśnie i poprawia ich elastyczność.
- Kinesiotaping (plastrowanie dynamiczne): Specjalne elastyczne plastry naklejane na skórę, które wspierają mięśnie, redukują obrzęki, zmniejszają ból i korygują ustawienie palucha.
- Fala uderzeniowa: Zabieg wykorzystujący fale akustyczne o wysokiej energii, które stymulują procesy regeneracyjne, redukują ból i rozluźniają napięte tkanki.
- Laseroterapia wysokoenergetyczna: Skupiona wiązka światła laserowego wnika głęboko w tkanki, działając przeciwbólowo, przeciwzapalnie i biostymulująco.
- Pole magnetyczne: Zabieg wykorzystujący zmienne pole magnetyczne, które poprawia krążenie, przyspiesza regenerację tkanek i działa przeciwbólowo.
- Krioterapia: Leczenie zimnem, które szybko redukuje ból i stan zapalny, często stosowane w ostrych fazach dolegliwości.
Jedną z najbardziej opłacalnych inwestycji w zdrowie stóp są indywidualne wkładki ortopedyczne. W przeciwieństwie do gotowych wkładek, te wykonane na miarę idealnie dopasowują się do kształtu Twojej stopy i jej specyficznych potrzeb. Ich główną rolą jest wspieranie prawidłowego wysklepienia stopy (zarówno podłużnego, jak i poprzecznego) oraz odciążanie przodostopia, w tym bolesnego obszaru haluksów. Dzięki nim ciężar ciała jest równomiernie rozłożony, co zmniejsza nacisk na deformację, redukuje ból i spowalnia postęp haluksów. To naprawdę zmienia komfort chodzenia!

Operacja haluksów: ostateczność czy jedyne skuteczne rozwiązanie?
Dla wielu osób perspektywa operacji haluksów budzi obawy. Czy to naprawdę ostateczność? Czy może jedyne skuteczne rozwiązanie, gdy inne metody zawiodą? Moje doświadczenie pokazuje, że operacja jest zazwyczaj rozważana, gdy leczenie zachowawcze nie przynosi oczekiwanych rezultatów, a jakość życia pacjenta jest znacząco obniżona.Kluczowe wskazania do operacji haluksów to:
- Brak rezultatów leczenia zachowawczego (fizjoterapia, wkładki, ćwiczenia) przez dłuższy czas.
- Silny, przewlekły ból, który utrudnia codzienne funkcjonowanie, noszenie obuwia i aktywność fizyczną.
- Szybkie postępy deformacji, mimo stosowania metod zachowawczych.
- Zaawansowany stopień deformacji (kąt odchylenia palucha powyżej 30-50 stopni), który prowadzi do wtórnych problemów ze stopą.
- Deformacje towarzyszące (np. palce młotkowate), które również wymagają korekcji.
Na szczęście współczesna ortopedia oferuje wiele nowoczesnych metod operacyjnych, które są coraz mniej inwazyjne i zapewniają szybszą rekonwalescencję. W Polsce dostępne są różnorodne techniki, dostosowane do stopnia zaawansowania deformacji:
- Metoda Scarf / Chevron: To jedne z najpopularniejszych osteotomii (czyli przecięć i przemieszczeń kości), stosowane głównie przy łagodnych i umiarkowanych deformacjach. Polegają na precyzyjnym przecięciu kości śródstopia i jej przesunięciu w celu skorygowania osi palucha.
- Metoda MICA (małoinwazyjna): To prawdziwy przełom w chirurgii haluksów. Wykonywana jest przez niewielkie nacięcia (kilka milimetrów), co minimalizuje uszkodzenie tkanek, zmniejsza ból pooperacyjny i znacząco skraca czas rekonwalescencji. Operacja odbywa się pod kontrolą fluoroskopu.
- Metoda Lapidusa: Stosowana jest przy bardziej zaawansowanych deformacjach, szczególnie gdy występuje niestabilność stawu śródstopno-klinowatego. Polega na usztywnieniu tego stawu, co stabilizuje stopę i trwale koryguje ustawienie palucha.
- Osteotomia Akina: To zabieg wykonywany na paliczku bliższym palucha, często jako uzupełnienie innych metod. Polega na usunięciu małego klinowego fragmentu kości, co pozwala na dalszą korekcję ustawienia palucha.
Rekonwalescencja i rehabilitacja po operacji haluksów to kluczowy etap, który decyduje o sukcesie zabiegu. Wymaga cierpliwości i konsekwencji:
- Bezpośrednio po operacji: Stopa jest unieruchomiona w specjalnym opatrunku lub bucie ortopedycznym odciążającym przodostopie. Przez pierwsze dni konieczne jest ograniczenie obciążania stopy.
- Pierwsze 4-6 tygodni: Pacjent porusza się w specjalnym bucie pooperacyjnym (tzw. bucie Barouka), który chroni operowaną stopę i umożliwia kontrolowane obciążanie pięty. W tym okresie rozpoczyna się delikatna rehabilitacja, mająca na celu zmniejszenie obrzęku i poprawę ruchomości.
- Po zdjęciu buta: Stopniowy powrót do normalnego obuwia i intensyfikacja ćwiczeń rehabilitacyjnych. Fizjoterapeuta pracuje nad wzmocnieniem mięśni, poprawą zakresu ruchu i przywróceniem prawidłowego wzorca chodu.
- Pełny powrót do sprawności: Zazwyczaj zajmuje od 3 do 6 miesięcy, w zależności od metody operacyjnej i indywidualnych predyspozycji. Powrót do sportu i intensywnej aktywności fizycznej może trwać dłużej.
Przeczytaj również: Sandały na haluksy: Lato bez bólu? Wybierz komfort i styl!
Skuteczna i długoterminowa walka z haluksami
Jak widać, skuteczna i długoterminowa walka z haluksami to proces, który wymaga zaangażowania i holistycznego podejścia. Nie ma jednej magicznej pigułki, ale połączenie profilaktyki, konsekwentnego leczenia zachowawczego w tym domowych sposobów, ćwiczeń i fizjoterapii oraz, w razie potrzeby, profesjonalnych zabiegów chirurgicznych, daje najlepsze rezultaty. Pamiętaj, że kluczowe znaczenie ma wczesna interwencja i konsekwencja w działaniu. Im szybciej zareagujesz na pierwsze sygnały, tym większa szansa na uniknięcie zaawansowanych deformacji i związanych z nimi dolegliwości.
Nie bój się szukać pomocy i wsparcia u specjalistów. Ortopeda, fizjoterapeuta czy podolog to osoby, które mają wiedzę i narzędzia, aby pomóc Ci odzyskać zdrowie i komfort życia. Istnieją skuteczne rozwiązania problemu haluksów, a dzięki temu poradnikowi masz już solidną podstawę, by podjąć świadome decyzje i wyruszyć w drogę do zdrowych i sprawnych stóp.