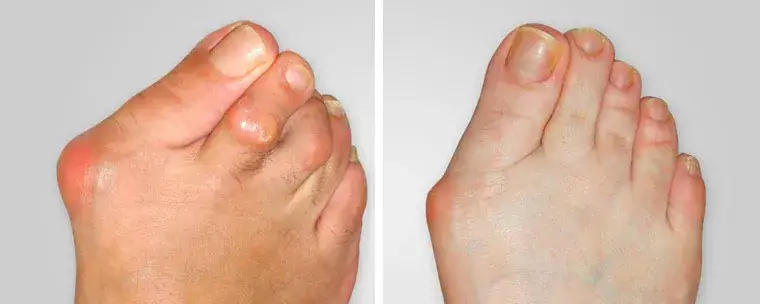
Haluksy, czyli paluch koślawy, to problem, który dotyka coraz więcej osób, często prowadząc do znacznego dyskomfortu i bólu. Zrozumienie, skąd biorą się te deformacje, jest absolutnie kluczowe. Pozwala nie tylko skuteczniej zapobiegać ich powstawaniu, ale także świadomie podchodzić do leczenia, gdy już się pojawią.
Haluksy: główne przyczyny powstawania od genetyki po niewłaściwe obuwie
- Predyspozycje genetyczne: Dziedziczenie skłonności, specyficznej budowy stopy oraz wiotkości więzadeł.
- Niewłaściwe obuwie: Wysokie obcasy i wąskie noski, które nasilają i przyspieszają deformację.
- Wady biomechaniczne stopy: Płaskostopie poprzeczne i podłużne, prowadzące do nieprawidłowego rozkładu ciężaru.
- Czynniki związane ze stylem życia: Nadwaga, praca stojąca, wiek oraz płeć (kobiety są znacznie bardziej narażone).
- Choroby współistniejące: Reumatoidalne zapalenie stawów, dna moczanowa oraz zmiany hormonalne.
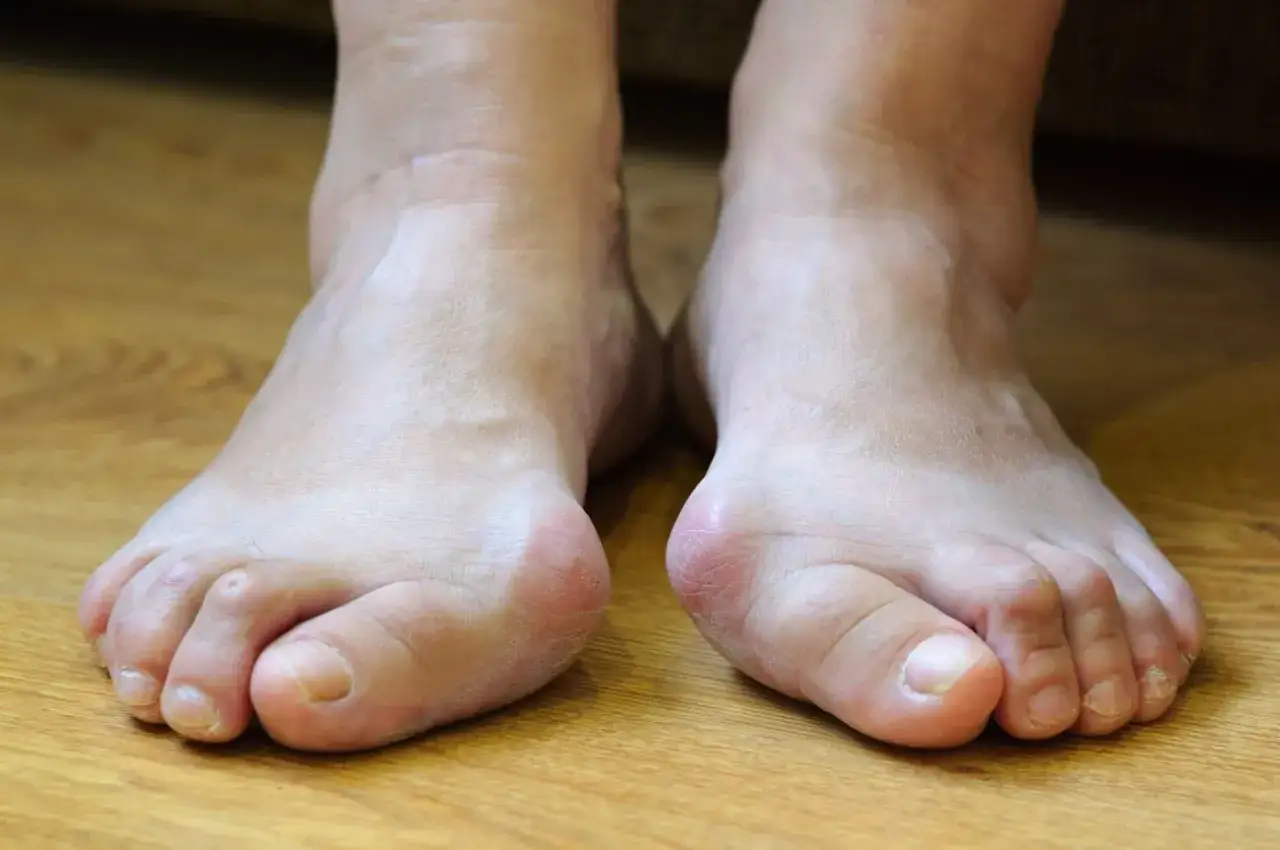
Dlaczego haluksy dotykają właśnie Ciebie? Zrozumienie kluczowych przyczyn
Kiedy pacjenci pytają mnie, "od czego są haluksy?", zawsze podkreślam, że to rzadko jest kwestia jednej, izolowanej przyczyny. Zazwyczaj mamy do czynienia z całym splotem czynników od tych, na które nie mamy wpływu, jak genetyka, po te, które możemy aktywnie modyfikować, jak choćby wybór obuwia. Przyjrzyjmy się im bliżej, aby zrozumieć, co tak naprawdę dzieje się z naszą stopą.
Genetyka: czy haluksy są zapisane w Twoich genach?
Nie da się ukryć, że genetyka odgrywa tu znaczącą rolę. Z moich obserwacji i danych statystycznych wynika, że w około 60-70% przypadków haluksy występują rodzinnie, bardzo często w linii żeńskiej. Co ważne, nie dziedziczymy samej deformacji, ale raczej skłonność do jej rozwoju. Może to być specyficzna budowa stopy, na przykład tzw. stopa egipska, gdzie paluch jest najdłuższy, lub wrodzona wiotkość tkanki łącznej i więzadeł. Jeśli w Twojej rodzinie haluksy są powszechne, warto być szczególnie czujnym i wcześnie wdrożyć profilaktykę.
Architektura stopy a ryzyko deformacji: płaskostopie i inne wady
Sama budowa i funkcjonowanie stopy mają ogromne znaczenie. Wady biomechaniczne, takie jak płaskostopie poprzeczne czy podłużne, to częsty winowajca. Gdy stopy nie są prawidłowo wysklepione, ciężar ciała rozkłada się nierównomiernie. To z kolei prowadzi do przeciążeń w przedniej części stopy i osłabienia struktur stabilizujących, co z czasem może skutkować koślawieniem palucha. Pamiętam wielu pacjentów, u których korekcja płaskostopia była pierwszym krokiem do poprawy komfortu i zahamowania postępu haluksów.
Mit czy fakt? Jak buty na obcasie i z wąskim noskiem wpływają na Twoje stopy
To chyba najczęściej dyskutowany temat, jeśli chodzi o haluksy. Prawda jest taka, że niewłaściwe obuwie jest kluczowym czynnikiem zewnętrznym, który znacząco nasila i przyspiesza rozwój deformacji. Wysoki obcas przeciąża przodostopie, a wąski, szpiczasty nosek buta dosłownie "upycha" paluch, zmuszając go do nienaturalnego ustawienia. Muszę jednak podkreślić, że obuwie rzadko bywa pierwotną przyczyną haluksów, jeśli nie ma innych predyspozycji. Jest raczej "iskrą", która rozpala problem, gdy podłoże jest już przygotowane przez genetykę czy wady wrodzone. W populacjach, gdzie ludzie chodzą boso lub w bardzo luźnym obuwiu, haluksy są znacznie rzadsze.
Styl życia, który szkodzi: nadwaga, praca stojąca i brak ruchu
Nasz codzienny styl życia również ma wpływ na kondycję stóp. Nadwaga i otyłość to dodatkowe obciążenie dla całej stopy, co oczywiście sprzyja jej deformacjom. Podobnie, długotrwała praca stojąca, zwłaszcza na twardym podłożu, może przyczyniać się do przeciążeń. Z wiekiem elastyczność tkanek maleje, co również zwiększa ryzyko. Warto też wspomnieć, że haluksy znacznie częściej dotykają kobiet stosunek ten wynosi nawet 9:1. Wynika to zarówno z częstszego noszenia nieodpowiedniego obuwia, jak i z większej wiotkości więzadeł, często związanej ze zmianami hormonalnymi, np. w okresie menopauzy. Nie możemy zapominać o chorobach współistniejących, takich jak reumatoidalne zapalenie stawów czy dna moczanowa, które również mogą sprzyjać rozwojowi haluksów.
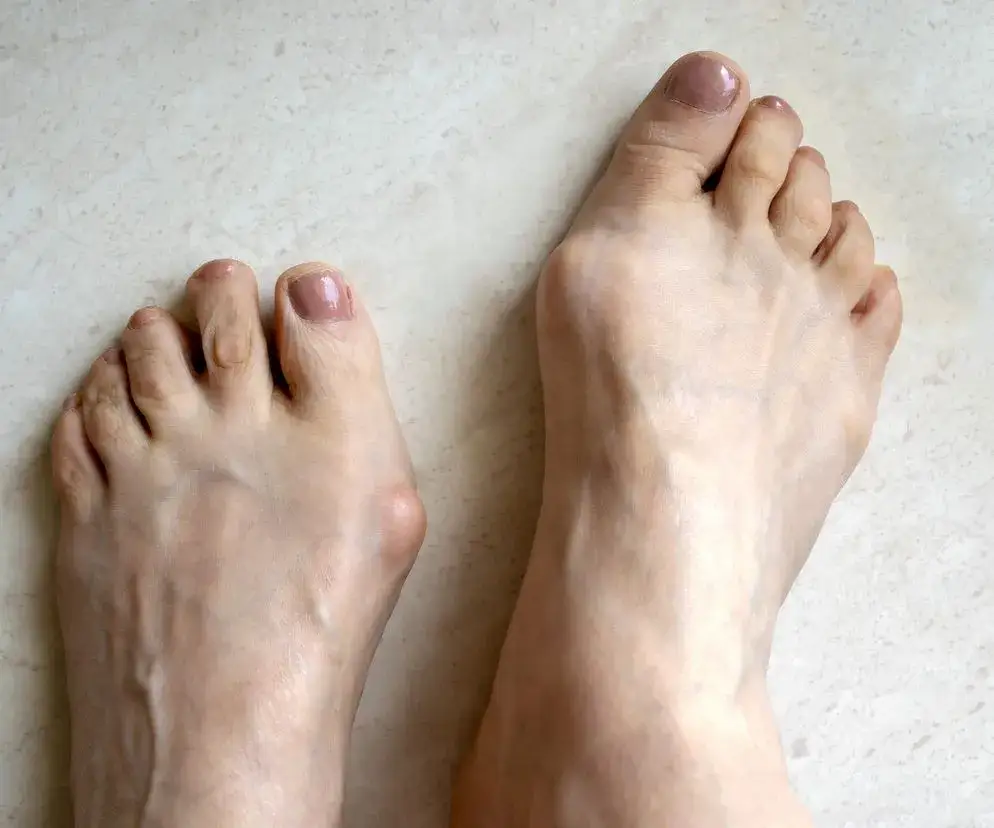
Pierwsze sygnały ostrzegawcze: objawy, których nie wolno ignorować
Zawsze powtarzam moim pacjentom, że wczesne rozpoznanie objawów haluksów jest niezwykle ważne. Im szybciej zareagujemy, tym większe mamy szanse na skuteczne zahamowanie postępu wady i uniknięcie bardziej inwazyjnych metod leczenia w przyszłości. Nie czekajmy, aż ból stanie się nie do zniesienia.
Ból, zaczerwienienie, obrzęk: kiedy stopa wysyła sygnał SOS
Najczęściej pierwszym sygnałem jest ból w okolicy stawu palucha, który początkowo może pojawiać się sporadycznie, zwłaszcza po długim staniu czy noszeniu niewygodnych butów. Z czasem ból staje się bardziej uporczywy. Często towarzyszy mu narastająca deformacja, czyli widoczne "wybicie" kości po wewnętrznej stronie stopy. W tym miejscu może pojawić się stan zapalny, objawiający się zaczerwienieniem, obrzękiem i ociepleniem skóry. Nierzadko obserwuję również bolesne zgrubienia naskórka, takie jak modzele czy nagniotki, które tworzą się w miejscach największego ucisku i tarcia.
Widoczna zmiana kształtu stopy: więcej niż problem estetyczny
Stopniowa, ale wyraźna zmiana kształtu stopy to kolejny, bardzo ważny objaw. Paluch zaczyna odchylać się w stronę pozostałych palców, a głowa pierwszej kości śródstopia staje się coraz bardziej widoczna i wystająca. Wiele osób początkowo traktuje to jako problem wyłącznie estetyczny, jednak jako specjalista muszę podkreślić, że jest to sygnał poważniejszego problemu biomechanicznego. Deformacja ta wpływa na całą mechanikę chodu i może prowadzić do dalszych problemów w obrębie stopy, a nawet wyżej, w kolanach czy kręgosłupie.
Trudności z doborem butów i chodzeniem: zaawansowane stadium problemu
W zaawansowanym stadium haluksów pojawiają się znaczne trudności z doborem obuwia. Większość standardowych butów staje się niewygodna, a nawet bolesna. Ograniczona ruchomość palucha i narastający ból sprawiają, że chodzenie staje się uciążliwe, a codzienne aktywności są utrudnione. To moment, w którym pacjenci często decydują się na wizytę u ortopedy, ponieważ jakość ich życia ulega znacznemu pogorszeniu.Skuteczna profilaktyka haluksów: jak zatrzymać rozwój wady?
Choć genetyki nie jesteśmy w stanie zmienić, to na wiele czynników ryzyka mamy realny wpływ. Skuteczna profilaktyka haluksów polega na świadomych wyborach i regularnych działaniach, które mogą znacząco spowolnić rozwój wady, a nawet zapobiec jej pojawieniu się. To inwestycja w zdrowie i komfort Twoich stóp na lata.
Kluczowy wybór: jakie obuwie chroni stopy, a jakiego unikać jak ognia?
To absolutna podstawa profilaktyki. Zawsze radzę moim pacjentom, aby traktowali swoje stopy z szacunkiem i wybierali obuwie, które je wspiera, a nie deformuje. Idealne buty powinny być wygodne, dobrze dopasowane, z szerokim noskiem, który nie uciska palców, oraz na niskim obcasie (maksymalnie 2-3 cm). Ważne jest, aby materiał był przewiewny i elastyczny.
- Unikaj jak ognia: Butów na wysokim obcasie, szczególnie tych ze szpiczastymi noskami. Nawet jeśli są piękne, ich długotrwałe noszenie to prosta droga do problemów ze stopami.
Domowe sposoby na zdrowe stopy: proste ćwiczenia, które naprawdę działają
Regularne ćwiczenia wzmacniające mięśnie stóp to fantastyczny sposób na utrzymanie ich w dobrej kondycji. Możesz je wykonywać w domu, poświęcając zaledwie kilka minut dziennie. Bardzo korzystne jest również chodzenie boso po zróżnicowanym podłożu piasku, trawie, kamykach. To naturalny masaż i trening dla stóp.
- Chwytanie przedmiotów palcami: Spróbuj podnosić z podłogi małe przedmioty, takie jak kulki, ołówki czy chusteczki, używając wyłącznie palców stóp.
- Rozciąganie palców: Rozszerzaj palce stóp na boki, a następnie zbliżaj je do siebie. Powtarzaj to ćwiczenie kilka razy.
- Zginanie i prostowanie palucha: Delikatnie zginaj i prostuj paluch, starając się zwiększyć jego zakres ruchu.
- Rolowanie stopy: Użyj piłeczki tenisowej lub specjalnego wałka do masażu stóp i roluj nim stopę od palców do pięty.
Rola wkładek, ortez i separatorów: kiedy warto po nie sięgnąć?
W początkowych stadiach haluksów, a także w ramach profilaktyki, bardzo pomocne mogą okazać się separatory międzypalcowe, ortezy korygujące oraz indywidualnie dobrane wkładki ortopedyczne. Ich zadaniem jest poprawa biomechaniki stopy, odciążenie przeciążonych miejsc i utrzymanie palucha w bardziej prawidłowej pozycji. Pamiętaj jednak, że te metody mają na celu spowolnienie postępu wady i złagodzenie bólu, ale nie są w stanie cofnąć istniejącej już deformacji. Są to jednak bardzo cenni sojusznicy w walce o komfort stóp.Dieta i aktywność fizyczna: jak wpływają na kondycję Twoich stóp?
Nie można przecenić znaczenia zdrowego stylu życia. Redukcja nadmiernej masy ciała to jeden z najważniejszych kroków, jeśli borykasz się z nadwagą lub otyłością. Mniejsze obciążenie stóp to mniejsze ryzyko deformacji. Ponadto, unikaj długotrwałego stania, jeśli to możliwe, rób przerwy i rozruszaj stopy. Regularna, umiarkowana aktywność fizyczna, która nie obciąża nadmiernie stóp, również przyczynia się do ich ogólnej kondycji.
Kiedy domowe metody to za mało? Profesjonalne opcje leczenia haluksów
Niestety, zdarza się, że mimo wszelkich starań i stosowania domowych metod profilaktyki, haluksy postępują, a ból staje się nie do zniesienia. W takich sytuacjach konieczne jest wsparcie specjalisty i rozważenie profesjonalnych metod leczenia. Nie ma co zwlekać, ponieważ im bardziej zaawansowana deformacja, tym trudniejsze leczenie.Wizyta u specjalisty: do kogo się udać i jak wygląda diagnoza?
Pierwszym krokiem, który zawsze rekomenduję, jest wizyta u ortopedy. To specjalista, który dokładnie oceni stan Twoich stóp. Diagnoza opiera się na badaniu fizykalnym stopy, podczas którego lekarz ocenia stopień deformacji, zakres ruchomości palucha i obecność bólu. Kluczowe jest również wykonanie zdjęcia RTG stóp, ale nie byle jakiego musi być ono wykonane w obciążeniu, czyli na stojąco. Tylko takie zdjęcie pozwala ocenić rzeczywiste ułożenie kości i stawów pod wpływem ciężaru ciała, co jest niezbędne do zaplanowania skutecznego leczenia.
Fizjoterapia: Twój sojusznik w walce z bólem i postępem wady
Fizjoterapia odgrywa ogromną rolę w leczeniu zachowawczym haluksów. Jest to mój ulubiony sojusznik w walce z bólem i postępem wady. Fizjoterapeuta może zastosować szereg metod, takich jak specjalistyczne ćwiczenia wzmacniające i rozciągające, terapia manualna mająca na celu mobilizację stawów, czy kinesiotaping, który pomaga utrzymać prawidłowe ustawienie palucha i odciążyć tkanki. Celem fizjoterapii jest przede wszystkim spowolnienie postępu wady oraz złagodzenie dolegliwości bólowych, co znacząco poprawia komfort życia pacjenta.
Operacja haluksa: kiedy jest konieczna i na czym polega?
Gdy deformacja jest już bardzo zaawansowana, a ból nie ustępuje mimo leczenia zachowawczego, leczenie operacyjne staje się jedyną skuteczną metodą korekcji. Warto wiedzieć, że istnieje około 300 różnych technik operacyjnych haluksów! Wybór odpowiedniej metody zależy od wielu czynników, w tym od stopnia zniekształcenia, wieku pacjenta i jego aktywności. Celem operacji jest przywrócenie prawidłowej anatomii stopy, usunięcie bólu i poprawa funkcji chodu.
Nowoczesne metody chirurgiczne: co warto wiedzieć o leczeniu małoinwazyjnym?
Medycyna idzie do przodu, a wraz z nią techniki operacyjne. Obecnie dostępne są nowoczesne metody chirurgiczne, w tym techniki małoinwazyjne, takie jak MICA (Minimally Invasive Chevron and Akin Osteotomy). Charakteryzują się one mniejszymi nacięciami, co zazwyczaj przekłada się na krótszy czas rekonwalescencji i mniejszy ból po zabiegu. Niezależnie od wybranej techniki, po operacji konieczne jest noszenie specjalnego buta ortopedycznego przez pewien czas, a następnie intensywna rehabilitacja. To klucz do pełnego powrotu do sprawności i długotrwałego sukcesu leczenia.
Haluksy: obalamy najpopularniejsze mity i fakty
Wokół haluksów narosło wiele mitów, które często wprowadzają pacjentów w błąd i utrudniają podjęcie właściwych decyzji. Jako specjalista, czuję się w obowiązku rozprawić się z najpopularniejszymi z nich i przedstawić fakty, które pomogą Ci lepiej zrozumieć ten problem.
Czy haluksy to wyłącznie problem kobiet?
To jeden z najczęściej powtarzanych mitów. Prawdą jest, że haluksy znacznie częściej dotykają kobiet statystyki mówią nawet o stosunku 9:1. Wynika to z kilku przyczyn: kobiety częściej noszą obuwie na wysokim obcasie i z wąskimi noskami, a także mają większą wiotkość więzadeł, często związaną ze zmianami hormonalnymi. Jednak mężczyźni również cierpią na haluksy! Choć rzadziej, to jednak zdarza się, że i u nich pojawia się ta deformacja, często z powodu predyspozycji genetycznych lub wad biomechanicznych stopy. Zatem, panowie, nie ignorujcie pierwszych objawów!
Czy leczenie zachowawcze może całkowicie cofnąć deformację?
To kolejny mit, który muszę obalić. Leczenie zachowawcze, takie jak fizjoterapia, stosowanie wkładek ortopedycznych, ortez czy separatorów, jest niezwykle ważne i skuteczne w wielu aspektach. Może ono spowolnić postęp wady, złagodzić ból i poprawić komfort życia. Niestety, nie jest w stanie całkowicie cofnąć istniejącej już deformacji kostnej. Gdy kość jest już przestawiona, tylko interwencja chirurgiczna może przywrócić jej prawidłowe ułożenie. Dlatego tak ważne jest wczesne rozpoczęcie profilaktyki i leczenia zachowawczego, aby jak najdłużej uniknąć konieczności operacji.
Przeczytaj również: Opaski na haluksy: Kiedy pomogą, a kiedy szukać innej drogi?
Czy po operacji problem na pewno nie powróci?
Wielu pacjentów pyta mnie, czy po operacji haluksów mają gwarancję, że problem nigdy nie wróci. Odpowiadam szczerze: operacja jest jedyną skuteczną metodą korekcji zaawansowanej deformacji i w większości przypadków przynosi doskonałe rezultaty. Jednak ryzyko nawrotu, choć niewielkie, zawsze istnieje. Aby je zminimalizować, kluczowe jest przestrzeganie zaleceń pooperacyjnych, w tym noszenie odpowiedniego obuwia i kontynuowanie rehabilitacji. Pamiętajmy, że genetyczne predyspozycje i biomechanika stopy pozostają, dlatego dalsza profilaktyka i dbanie o stopy są niezbędne, aby cieszyć się zdrowymi stopami przez długie lata.